Cancer de la prostate

Aperçu/Epidémiologie
La prostate est une glande, de la taille et forme d’une châtaigne, située sous la vessie et devant le rectum. Le rôle de la prostate est de produire un liquide nutritif dans lequel baignent les spermatozoïdes. Le développement et le fonctionnement de la prostate sont influencés par la testostérone produite par les testicules. Avec l’âge, la prostate augmente de volume et il arrive que des cellules prostatiques normales, suite à accumulation d’erreurs lors de chaque division cellulaire, se transforment en cellules cancéreuses. Toujours stimulées par la testostérone, ces cellules cancéreuses forment progressivement une tumeur qui envahit petit à petit la prostate.
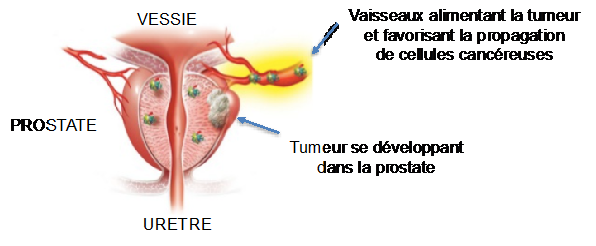
Le cancer de la prostate est le cancer le plus fréquemment diagnostiqué chez l’homme. En Belgique, 9.500 personnes se voient diagnostiquer un cancer de la prostate chaque année. Le risque de cancer de la prostate augmente avec l’âge, raison pour laquelle il est majoritairement diagnostiqué après 50 ans. Cependant, des antécédents familiaux et des facteurs environnementaux peuvent favoriser son développement à un plus jeune âge.
Comparé à d’autres cancers, le cancer de la prostate est en général de meilleur pronostic avec un taux de survie à 5 ans, tous stades confondus, dépassant les 90%. En effet, beaucoup de cancers de prostate ont une croissance lente et n’entraineront pas nécessairement de symptômes ni de conséquences cliniques menaçant la survie. De plus, la majorité des cancers de prostate étant diagnostiqués au stade localisé, les traitements actuels sont majoritairement curatifs.
Il est très important que chaque patient avec un diagnostic ce cancer de la prostate discuté en concertation multidisciplinaire oncologique (CMO) réunissant les experts impliqués dans sa prise en charge: urologie, oncologie, radiothérapie, radiologie, anatomopathologie, médecine nucléaire. Notre service respecte des critères de qualités rigoureux dans la prise en charge des cancers prostatiques et à cet égard fait partie du réseau d’excellence européen Prostate Cancer Unit.
Symptômes
Le cancer de la prostate débutant n’entraîne pas de symptômes. Il est donc important de ne pas attendre la survenue de symptômes urinaires avant de consulter. Quand des symptômes urinaires surviennent, ils traduisent souvent l’apparition d’un gonflement bénin, banal de la prostate liée à l’âge (hyperplasie bénigne de la prostate).
Un envahissement plus ou moins important de la glande prostatique peut aussi entraîner des manifestations urinaires. La présence de métastases, principalement osseuses, peut se manifester sous forme d’une altération importante de l’état général avec perte de poids inexpliquée, mais aussi de douleur osseuse (douleurs à la mobilisation ou liées aux mouvements), sous forme de fractures spontanées dues à la fragilisation osseuse ou de façon tout à fait asymptomatique.
Dépistage
Le dépistage a pour but de détecter un cancer avant qu’il ne cause de symptômes, à un stade précoce, guérissable. Le dépistage du cancer de la prostate doit faire l’objet d’une discussion entre le patient, son médecin généraliste et son urologue. En effet, beaucoup de cancers de prostate sont des cancers indolents, évoluant très lentement vers un cancer agressif et ne nécessitant donc qu’une simple surveillance initialement. Mais comme il est difficile de prédire l’évolution du cancer, un traitement radical sera proposé et associé à des effets secondaires non négligeables (incontinence, impuissance…) pour une survie similaire à celle qu’aurait entrainée un traitement débuté plus tard.
Le dépistage du cancer de la prostate comprend la mesure de la concentration du PSA (Prostate Specfic Antigen) dans le sang. Le PSA est une protéine sécrétée par les cellules glandulaires de la prostate, mais également, et en plus grande quantité, par les cellules cancéreuses; le PSA n’est donc malheureusement pas spécifique au cancer de la prostate, ce qui signifie qu’une augmentation du PSA peut être due à une autre maladie de la prostate, comme une infection ou une hyperplasie bénigne de la prostate.
Selon les lignes de conduite de l’Association Belge d’Urologie, il est recommandé de discuter l’utilité d’un premier test PSA aux hommes à partir de l’âge de 50 ans, après avoir discuté avec eux les avantages et inconvénients (voir encart « Quels messages donner aux hommes avant de réaliser le dépistage ?). En cas d’histoire familiale de cancer de la prostate ou chez les patients africains, ce dépistage PSA devrait être proposé dès l’âge de 45 ans. Par contre, il n’est aucunement utile de réaliser un dépistage du cancer de la prostate chez des hommes ayant une espérance de vie limitée à moins de 10 années (sauf évidemment en cas de symptômes).
Quels messages donner aux hommes avant de réaliser le dépistage ?
-
Le dépistage du cancer de la prostate par toucher rectal et dosage du PSA réduit le risque de décès par cancer de la prostate de 29%, mais ce risque reste faible, de l’ordre de 4 décès par 1.000 hommes sains.
-
Le dépistage permet de diagnostiquer les cancers de la prostate à des stades précoces, lorsque la tumeur est encore localisée à la prostate.
-
Le cancer de la prostate débutant ne donne pas de symptômes. Bien que la survenue de symptômes urinaires traduise le plus souvent la présence d’une hypertrophie bénigne de la prostate, ils peuvent aussi être causés par un cancer avancé de la prostate, qui le plus souvent ne sera pas guérissable. Il ne faut donc pas attendre la survenue de symptômes pour informer le patient.
-
Si l’on accepte le dépistage, il faut:
-
être conscient du risque de devoir subir une ou plusieurs biopsies de la prostate pour confirmer la présence d’un cancer;
-
être conscient du risque de mettre en évidence la présence de cellules cancéreuses qui ne menaceront pas la santé de l’homme. On parle de cancer indolent.
-
Ces cancers sont une source d’anxiété importante et peuvent mener à des traitements agressifs, qui se solderont par des complications, en particulier incontinence et dysfonction érectile, qui ne sont pas justifiées accepter le fait que les traitements du cancer de la prostate entraînent inévitablement des effets secondaires: incontinence et troubles urinaires, altération de la fonction sexuelle… ; accepter le fait que l’on mette en évidence des cellules cancéreuses et que l’on propose de simplement le surveiller en réalisant des dosages répétés du PSA et , éventuellement, de nouvelles biopsies.
-
Examens complémentaires
En cas d’élévation du PSA, le médecin réalisera un toucher rectal et une mesure du volume de la prostate. En combinant ces 3 facteurs, il pourra calculer le risque de cancer de la prostate, à l’aide d’outils informatiques simples, disponibles sur l’internet.
Si le risque de cancer significatif dépasse 5%, le médecin prescrira une résonance magnétique de la prostate (IRM). Cet examen peu invasif permettra de visualiser correctement la prostate, de mesurer son volume et d’identifier la présence d’une lésion suspecte.
La biopsie de prostate est le seul examen permettant de confirmer le diagnostic de cancer et d’analyser ses caractéristiques. Au moyen d’une échographie, l'urologue prélève, grâce à une aiguille à travers la paroi du rectum, une biopsie dans les zones de la prostate suspectes d’être cancéreuses; ces cellules prélevées sont ensuite examinées au microscope par un anatomopathologiste qui permet d’établir les caractéristiques du cancer. Le Score de Gleason par exemple est un score qui mesure le degré d’agressivité des cellules cancéreuses; plus le score de Gleason est élevé, plus le cancer est agressif et prolifère rapidement.
Le score de Gleason
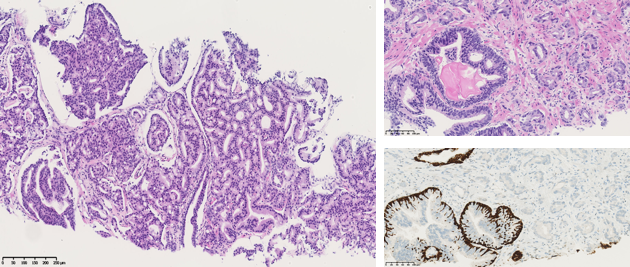
Classification des cancers de la prostate.
Sur base du résultat du PSA, du toucher rectal, et du score de Gleason on classe les cancers de la prostate en en risque faible, intermédiaire, élevé, ou très élevé de progression. Cette classification sera utilisée pour décider avec le patient quel est le meilleur traitement pour le stade de sa maladie.
Pour les cancers de risque élevé et en cas de récidive de la maladie, le médecin prescrira des examens additionnels afin de s’assurer de l’absence de métastases et, le cas échéant, surveiller leur évolution.
Parmi ces examens, mentionnons :
- Une scintigraphie osseuse qui visualise l’entièreté du squelette, le cancer de la prostate donnant principalement des métastases osseuses.
- Un scanner thoracoabdominal total afin d’exclure la présence de lésion suspecte au niveau pulmonaire ou du foie.
- Une IRM de ‘Corps Entier’, qui permet en un seul examen de pouvoir visualiser et étudier non seulement la prostate, mais également le corps entier.
- Le PSMA PET-CT, réalisé en médecine nucléaire, injecte un traceur particulier qui se fixe sur le PSMA, une protéine particulière spécifique des cellules cancéreuses, et met ainsi en évidence dans le corps entier toute lésion cancéreuse d’origine prostatique, même millimétrique.
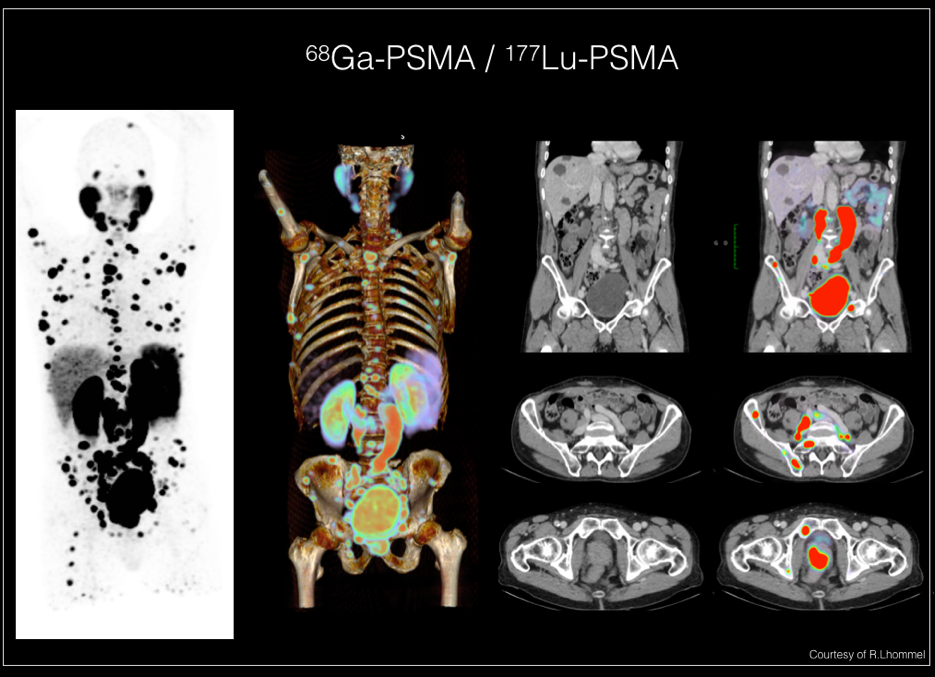
Ces techniques d’imagerie sont étudiées, comparées et sans cesse améliorées grâce à la recherche médicale. De plus, nous élaborons de nombreux protocoles nationaux et internationaux afin de confirmer la place de ces examens dans la prise en charge standard du cancer de la prostate.
Traitements
Le traitement du cancer la prostate dépend du risque de progression. Chaque diagnostic de cancer et suggestion de traitement sont discutés en concertation multidisciplinaire oncologique (CMO). Quand plusieurs stratégies sont envisageables, le médecin doit discuter avec le patient afin de choisir la stratégie qui lui convient le mieux. Notre service propose également l’intervention de nos infirmières coordinatrices de soin en oncologie et de nos psychologues.
En cas de cancer localisé, il est important de d’abord décider si un traitement est absolument nécessaire. En effet, certains cancers de prostate restent indolents pendant des années et évoluent très lentement. Il s’agit principalement des cancers de prostate à risque faible de progression (très petite taille, score Gleason bas (<7) et un PSA inférieur à 10ng/ml) ; ce type de cancer peut faire alors l’objet d’une surveillance très régulière par PSA, IRM et biopsie de prostate itératives.
Par contre, les cancers de risques intermédiaires et élevés peuvent évoluer plus rapidement et un traitement radical sera nécessaire, soit par une exérèse chirurgicale (prostatectomie radicale totale), soit par une radiothérapie interne (curiethérapie) ou externe. Dans notre centre, l’intégration de l’imagerie multimodale (Scanner ou Résonance magnétique nucléaire) au processus de planification de la radiothérapie ainsi que la technique d’irradiation par modulation d’intensité (IMRT) permettent guider les rayons vers la tumeur de façon extrêmement précise, ce qui accroît l’efficacité du traitement tout en évitant d’endommager les tissus sains avoisinants.
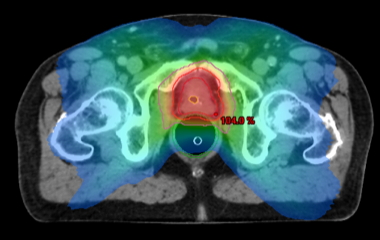
En cas de cancer de risque très élevé, c’est-à-dire avec un envahissement ganglionnaire, un traitement combiné est proposé, combinant radiothérapie et hormonothérapie, ou chirurgie suivie de radiothérapie + hormonothérapie.
Toutes ces options thérapeutiques options doivent être discutées entre le patient et les différents intervenants afin de choisir le traitement le plus adapté (Conseils au patient atteint d’un cancer de la prostate). Avant de choisir le traitement, il est important de discuter les avantages, mais aussi les différents effets secondaires qui peuvent altérer la qualité de la vie (incontinence, faux besoins, impuissance, perte de libido) et leurs traitements.
En cas de cancer de prostate métastatique, qui a déjà essaimé en dehors de la prostate, le plus souvent dans les os, le traitement de référence est de réduire la progression des hormones mâles qui sont importantes dans la croissance des cancers prostatique. L’hormonothérapie est administrée sous la forme d’injection mensuelle, trimestrielle ou semestrielle. Les effets secondaires de l’hormonothérapie peuvent être gênants et augmenter le risque de maladie cardiovasculaire et d’ostéoporose (Conseils au patient atteint d’un cancer de la prostate)
Cette hormonothérapie agit en stoppant la production de testostérone et permet un contrôle du cancer chez 80 à 90% des patients. Cependant, malgré une réponse initiale à cette hormonothérapie, le cancer s’adapte et progresse de nouveau (on parle alors de cancer de prostate résistant à la castration).
Heureusement, plusieurs nouveaux médicaments sont disponibles:
- les nouvelles hormonothérapies on hormonothérapies de « seconde génération » bloquent la sécrétion résiduelle de testostérone et l’empêchent de se lier aux récepteurs présents sur les cellules cancéreuses. Dans cette catégorie de médicaments se trouvent le Zytiga®, l’Xtandi®, l’Erleada®, le Nubeqa®, …Ces médicaments se prennent en général par voie orale et en continu; ils seront administrés rapidement ou plus tardivement en fonction de l’étendue du cancer.
- les chimiothérapies telles que le Taxotère® ou le Jevtana®. Elles s’administrent en intraveineux à l’hôpital de jour toutes les 3 semaines. Ces molécules tuent les cellules à prolifération rapide et principalement les cellules cancéreuses.
- un traitement spécifique des métastases osseuses, le Radium-223 (Xofigo®) qui s’injecte tous les mois
- des médicaments qui vont renforcer les os et limiter les complications liées aux métastases osseuses.
Ces dernières années ont vu le développement de nouvelles stratégies de traitement dans le cancer de prostate métastatique, plusieurs études ont démontré que l’association de différents traitements permettait d’obtenir un net bénéfice en survie par rapport à une succession de ces mêmes traitements. La première ligne de traitement du cancer de prostate métastatique consiste donc en l’association d’une hormonothérapie (castration) avec une chimiothérapie ou une hormonothérapie de seconde génération.
Le suivi des patients sous hormonothérapie
L’hormonothérapie par suppression de la testostérone est le traitement systémique de référence du cancer avancé de la prostate. Son mode d’action est d’abaisser la testostérone, ce qui va se traduire par une série de modifications métaboliques. La plupart des effets secondaires surviennent assez rapidement, dans les quelques semaines qui suivent la mise en route de l’hormonothérapie. Les symptômes métaboliques et l’ostéoporose peuvent apparaître plus tardivement.
Notre service a développé un programme extensif d’aide aux patients recevant une hormonothérapie, le programme FEELplus.
Les symptômes ou syndromes suivants sont habituels chez les patients qui reçoivent une hormonothérapie:
- Fatigue, morosité, mal-être, dépression
- Diminution de la libido, perte d’intérêt pour la sexualité
- Diminution de la pilosité
- Bouffées de chaleur : c’est l’effet secondaire souvent rapporté comme le plus gênant par les patients. Parmi les traitements médicaux qui ont démontré une certaine efficacité, on retiendra: La clonidine (Dixarit®), l’acétate de médroxyprogestérone (Provera®), l’acétate de cyprotérone (Androcur® ou Cyproplex®), certains antidépresseurs comme la venlafaxine ou lafluoxetine (Prozac® et génériques). En outre, la sauge et l’huile d’onagre peuvent aussi apporter un soulagement.
- Gynécomastie (gonflement douloureux des seins). Dans ce cas, deux séances de radiothérapie de la glande mammaire donnent de bons résultats.
- Fonte musculaire et faiblesse musculaire La meilleure façon de limiter l’impact de cette sarcopénie est la pratique régulière d’exercices physiques de musculation légère de résistance, adaptée bien évidemment à l’état physique du patient.
- Anémie
- Troubles métaboliques. L’hormonothérapie par castration médicale ou chirurgicale est associée à un risque accru de survenue de diabète, d’un syndrome métabolique et de maladies cardiovasculaires. Il est important d’adapter les traitements existants voire d’instaurer un nouveau traitement en fonction de l’évolution du patient. Les maladies cardiovasculaires sont la principale cause de décès des patients sous hormonothérapie. Chez les patients qui n’ont pas de métastases à l’initiation du traitement, le risque de décès par maladie cardiovasculaire est supérieur au risque de décès par cancer de la prostate.
- Ostéoporose et fractures pathologiques. Comme chez la femme ménopausée, la diminution des hormones peut entraîner une perte osseuse qui peut aller jusqu’à l’ostéoporose. Celle-ci augmente le risque de fracture. Il convient de s’assurer que le patient soit correctement supplémenté en calcium et en vitamine D. En présence de facteurs de risque, il est utile de demander une ostéodensitométrie en début de traitement.
Recherche et qualité des soins
La recherche est évidemment indispensable afin d’identifier de potentiels biomarqueurs prédictifs de l’efficacité ou l’inefficacité de telle ou telle molécules. En tant que centre d’expertise, nous encourageons et stimulons la participation aux protocoles de recherches cliniques, en très étroite collaboration avec d’autres centres nationaux et internationaux, afin de pouvoir fournir aux patients d’aujourd’hui l’opportunité de recevoir le traitement de demain. Même si les traitements standards sont disponibles, nous n’hésiterons pas à proposer l’opportunité de participer à l’évaluation clinique d’un nouveau médicament qui pourrait révolutionner l’oncologie.
Notre rôle est d’aider le patient à travers ces différentes étapes qui vont du dépistage au traitement. Chaque spécialiste (urologue, radiologue, oncologue, radiothérapeute, anatomopathologiste) a un rôle spécifique dans cette prise en charge. Fort heureusement, nos infirmières coordinatrices permettent un accompagnement personnalisé du patient d’une spécialité à l’autre, étant disponibles pour répondre aux moindres questions et assurant un suivi de qualité tout au long du traitement, une présence en cas de questionnement et une aide en cas de problème. Par exemple, l’hormonothérapie ou la castration peut parfois être mal vécue sur le plan physique et émotionnel. En effet, la privation d’hormones masculines entraine non seulement une impuissance et une perte de libido mais également des effets secondaires à plus long terme de type prise de poids, ostéoporose, problèmes cardiovasculaires. Une équipe complète est là pour aider le patient. Nous tentons grâce à la recherche médicale de notre centre d’établir de nouvelles stratégies afin de limiter ces effets secondaires (communication, programmes de soutien de kinésithérapie, aide diététique,…). Une aide psychologique est également proposée systématiquement afin de soutenir tout patient dans les difficultés rencontrées au cours de ce périple. Chez les patients âgés, une évaluation gériatrique est réalisée systématiquement. Si celle-ci met en évidence des fragilités, des interventions gériatriques et une modulation du traitement du cancer sont proposées avec la collaboration de nos collègues gériatres, afin d'assurer une prise en charge adaptée et personnalisée du patient.
Contact
Pour toute information complémentaire ou demande de rendez-vous, vous pouvez prendre contact avec une Coordinatrice de Soins en Oncologie au + 32 2 764 35 44.
Docteurs

Dr Laurence ANNET

Dr Maria Alejandra Caminoa-Lizarralde Aiza

Dr Hélène DANO
Dr Ioannis DOUMAS

Dr Axel FEYAERTS

Pr Jean-Luc GALA

Dr Marco GIZZI

Dr Sofie HEYLEN

Pr François JAMAR

Pr Fréderic E. LECOUVET

Pr Renaud LHOMMEL

Pr Jean-Pascal MACHIELS

Pr Vassiliki PASOGLOU
Dr Barbara SCHMIDT

Pr Emmanuel SERONT

Dr Qaid SHAGERA

Dr Stéphane THIRY

Pr Bertrand TOMBAL

Dr Julien VAN DAMME

Dr Sandy VAN NIEUWENHOVE

Dr Ad VANDERMEULEN
Paramédical

Karoline AMANN

Fanny DEPRÉ

Alice DRION

Naila EL IDRISSI
Amandine FALISSE

Kim HENQUIN

Xavier HERMAN

Monique KASA VUBU

Christine REMACLE

